- (11) 4022-2899
- Instituto CIENSA - Rua Joaquim Bernardes Borges, 411 - Centro - Itu/SP
Mostrando itens por marcador: termografia
Princípios Biológicos da Termografia Médica
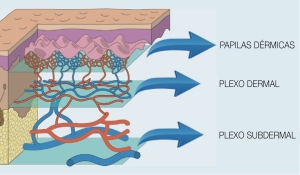
A pele humana, com uma emissividade (capacidade de um objeto emitir radiação) de 0,98, é quase igual a um radiador de corpo negro (Steketee, 1973). A física da radiação de calor e a fisiologia da termorregulação no corpo humano faz a interpretação confiável e válida da temperatura imagens difíceis. A regulação da temperatura da pele é um sistema complexo que depende do fluxo sanguíneo, estruturas locais dos tecidos subcutâneos e atividade do sistema nervoso simpático (Kellog & Pergola, 2000). No entanto, existem evidências contundentes de que o sistema nervoso simpático é o principal regulador da circulação sanguínea na pele e é, portanto, o principal regulador de emissão térmica (Charkoudian, 2003). A vasoconstrição e vasodilatação dos vasos sanguíneos funcionam para regular o fluxo sanguíneo na pele. Termo-receptores na pele, também conhecidos como corpúsculos de Ruffini, reconhecem a temperatura ambiente. Um aumento de temperatura resulta em vasodilatação, levando ao aumento do fluxo sanguíneo para a pele, enquanto a vasoconstrição ocorre por uma diminuição da temperatura e resulta em fluxo sanguíneo reduzido para a pele (Wallin, 1990). Esses processos fisiológicos combinam-se com transferência de calor e termorregulação em convecção, condução, radiação e evaporação do suor. A transferência de calor por radiação é de grande importância em medicina (Blatteis, 1998).
Referências:
Steketee, J. (1973). Spectral emissivity of skin and pericardium. Physics in Medicine and Biology. Vol. 18, No. 5, pp. 686-694, ISSN 0031-9155
Kellog D. L. & Pérgola P. (2000). Skin Response to exercise and training. In: Exercise and Sports Science, Garrett, W.E.; Kirkendall, D.T. published by Lippincott Williams &Wilkins, pp. 239-250, ISBN 0-683-03421-9, Philadelphia
Charkoudian, N. (2003). Skin blood flow in adult human thermoregulation: how it works, when it does not and why. Mayo Clinic Proceedings, Vol.78, No.5, pp. 603-612, ISSN 0025-6196
Wallin, B.G. (1990). Neural control of human skin blood flow. Journal of the autonomic nervous system, Vol. 30, No.S1, pp.185-190, ISSN 1529-8027
Blatteis, C.M. (1998). Physiology and pathophysiology of temperature regulation. First edition, World scientific printers, ISBN 981-02-3172-5, Singapore
Breve História da Termografia
A associação entre mudanças de temperatura e doenças é quase tão antiga quanto a medicina em si. Hipócrates declarou: “Se uma parte do corpo estiver mais quente ou mais fria que as demais, então doença está presente nessa parte ”. A primeira aplicação de imagem térmica foi no início do século XIX século e não tinha nenhum propósito comercial. Após a 2ª Guerra Mundial, os sistemas de imagem por infravermelho foram usados para monitorar mudanças na temperatura da pele em relação a certas doenças (Ring, 2007). Sistemas de imagem de baixa qualidade e falta de padrões metodológicos no passado, possuía qualidade limitada, resultando na não aceitação da técnica (Elliot & Head, 1999). Porém, os avanços tecnológicos nas câmeras infravermelhas nos últimos anos promoveram a Termografia Digital por Infravermelho de Alta Resolução como uma poderosa ferramenta de medição. Uma nova geração de câmeras de alta resolução, softwares apropriados e protocolos padronizados foram desenvolvidos para imagens médicas, resultando em maior capacidade de diagnóstico e confiabilidade (Plassmann et al., 2006; Diakides e Bronzino, 2008). Em 1987, a American Medical Association (Associação Americana de Medicina) reconheceu a Termografia Digital por Infravermelho como uma ferramenta viável para o uso diagnóstico em ciências médicas. As seguintes organizações Termográficas mundiais promovem a devida aplicação de imagens térmicas médicas:
- International Academy of Clinical Thermology (Academia Internacional de Termologia Clínica)
- International Thermographic Society (Sociedade Internacional de Termografia)
- American Academy of Medical Infrared Imaging (Academia Americana de Imagem Médica Infravermelha)
- European Association of Thermology (Associação Europeia de Termologia)
- Northern Norwegian Centre for Medical Thermography (Centro Norueguês de Termografia Médica do Norte)
- German Society of Thermography and Regulation Medicine (Sociedade Alemã de Termologia Médica e Regulação)
Breve História da Termografia
As raízes da Termografia, ou diferenciação de calor, são antigas, remontando ao tempo das pirâmides. Um papiro de 1700 a.C. documenta a associação da temperatura com a doença. Por volta de 400 a.C., os médicos empregavam uma forma primitiva de Termografia: aplicavam uma fina camada de lama no corpo do paciente, observavam os padrões feitos pelas diferentes taxas de secagem da lama e atribuíam esses padrões às temperaturas quentes e frias na superfície do corpo. Hipócrates o resumiu: "Em qualquer parte do corpo que se sinta excesso de calor ou frio, a doença está lá para ser descoberta."
A primeira tentativa de medir o calor veio no século II d.C. com o desenvolvimento de uma lâmpada "termoscópica" de Hero de Alexandria. No final dos anos 1500, Galileu revigorou a ciência da medição de temperatura ao converter o termoscópio de Hero em um termômetro bruto. Outros seguiram ao longo dos séculos, desenvolvendo dispositivos mais sofisticados e introduzindo melhorias que se tornaram padrão hoje - por exemplo, o termômetro de mercúrio e o uso das escalas Fahrenheit e Celsius para medir a temperatura.
Um avanço na Termologia, como era então chamada, veio em 1800 com uma grande descoberta de Sir William Hershel, o Astrônomo Real do Rei Jorge III. Experimentando prismas para separar as várias cores do arco-íris, Hershel descobriu um novo espectro de luz invisível que hoje conhecemos como infravermelho, que significa "abaixo do vermelho". Como um efeito natural do metabolismo, os humanos liberam constantemente níveis variáveis de energia no espectro infravermelho, e essa energia é expressa como calor. A descoberta de Hershel possibilitou que os aparelhos se concentrassem na medição do calor infravermelho do corpo humano.
A termometria moderna começou logo após, em 1835, com a invenção de um dispositivo termoelétrico que estabeleceu que a temperatura em regiões inflamadas do corpo é maior do que em áreas normais. Este dispositivo também confirmou que a temperatura humana normal e saudável é de 98,6° Fahrenheit ou 37° Celsius.
Na década de 1920, os cientistas estavam usando a fotografia para gravar o espectro infravermelho, o que levou a novas aplicações em termometria e outros campos. As décadas de 30, 40 e 50 viram melhorias notáveis em imagens com sensores infravermelhos especiais, graças em grande parte à Segunda Guerra Mundial e ao conflito coreano, que usou o infravermelho para uma variedade de aplicações militares, como a detecção de movimento de tropas. Uma vez que essas tecnologias infravermelhas foram desclassificadas no pós-guerra, os cientistas imediatamente se voltaram para a pesquisa de sua aplicação na medicina clínica.
Na década de 60, grandes quantidades de pesquisas publicadas e o surgimento de organizações médicas dedicadas ao uso de imagens térmicas, como a Academia Americana de Termologia, trouxeram uma maior conscientização pública e privada da ciência.
Em 1972, o Departamento de Saúde, Educação e Bem-Estar Social anunciou que a Termografia, como ficou conhecida, estava "além do experimental" em diversas áreas, incluindo a avaliação da mama feminina.
A partir daí, os esforços para padronizar o campo começaram a sério, auxiliados pela chegada dos mini-computadores em meados dos anos 70, que forneceram displays coloridos, análise de imagem e os grandes benefícios do armazenamento de imagem e dados - e, eventualmente, comunicação mais rápida através da Internet.
No final dos anos 70 e início dos 80, já existiam padrões detalhados para termografia, e novos centros de treinamento para médicos e técnicos estavam formando profissionais que iriam disponibilizar termografia médica para o público em geral.
Em 1982, a Comissão Federal de Medicamentos (FDA) aprovou termografia médica para uso "onde podem ocorrer variações da temperatura da pele".
Em 1988, o Departamento do Trabalho dos Estados Unidos introduziu a cobertura para termografia nos pedidos de indenização dos trabalhadores federais. Estes e outros marcos - incluindo um breve período em que a Medicare cobriu o uso da termografia - incentivaram a expansão dos recursos de treinamento em termografia e lançaram um refinamento dramático dos dispositivos de imagem nas próximas décadas.
Termografia Hoje
Hoje, os sistemas modernos fornecem imagens de alta velocidade e alta resolução aliadas à tecnologia digital computadorizada de última geração. Isso resulta em imagens claras e detalhadas capturadas por técnicos certificados para que os médicos qualificados possam interpretar. A termografia é hoje reconhecida e valorizada como uma ciência altamente refinada com aplicações padronizadas em Neurologia, Medicina Vascular, Medicina Esportiva, Saúde da Mama, e muitas outras áreas de especialidade.
Na Clínica Médica Termográfica, chamamos a termografia de "Ferramenta de Descoberta da Saúde" e a consideramos uma parte muito importante de um programa de bem-estar preventivo. Medindo com precisão regiões de temperatura e identificando padrões termográficos, a termografia mede a inflamação, muitas vezes muito antes que os sintomas possam ser sentidos ou eventualmente diagnosticados com uma doença real. Em outras palavras, a termografia vê o seu corpo pedindo ajuda.
Referências:
Ring E.F.J. (2007). The Historical development of temperature measurement in medicine.
Infrared Physics and Technology, Vol.49, No.3, pp. 297- 301, ISSN 1350-4495
Elliot, R.L. & Head, J.F. (1999). Medical infrared imaging in the twenty-first century.
Thermology International, Vol.9., No.4, pp. 111, ISSN 1560-604X
Plassman, P.; Ring, E.F.J. & Jones, C.D. (2006). Quality assurance of thermal imaging systems
in medicine. Thermology International, Vol.16, No.1, pp.10-15, ISSN 1560-604X
Diakides, N.A. & Bronzino J.D. (2008). Medical Infrared Imaging, First Edition, CRC Press, ISBN 0849390272, Broken
Abordando o Joelho Artrítico por Termografia Infravermelha
A artrite representa várias condições dolorosas das articulações. As duas doenças mais comuns são a osteoartrite (OA), uma doença articular degenerativa com perda de cartilagem nas articulações sinoviais como principal característica [1], e a artrite reumatóide (AR), um distúrbio sistêmico auto-imune. De acordo com um relatório da Organização Mundial da Saúde (OMS) em 2015, a artrite afeta milhões de pessoas em todo o mundo.
No Canadá, por exemplo, mais de 4,4 milhões de pessoas vivem com Osteoartrite, e espera-se que mais de 10 milhões de pessoas mostrem essa doença nos próximos 30 anos [2].
Apesar dos consideráveis progressos na caracterização clínica e radiológica da artrite, continua a ser difícil estudar a dor associada à artrite.
As escalas de dor são influenciadas pelo sexo, raça, idade e até mesmo pela cultura [3]. A Osteoartrite e a Artrite Reumatóide têm em comum um processo inflamatório subjacente responsável pela
- dor,
- vermelhidão,
- calor,
- inchaço e
- rigidez articular [4]
Portanto, é intrigante incluir parâmetros bioquímicos, fisiológicos e inflamatórios no estudo da dor artrítica do joelho [4].
Na artrite, os mediadores químicos da inflamação (histamina, serotonina, bradicinina, prostaglandinas e citocinas) são liberados na articulação por nervos, células imunes, células sinoviais e endotélio vascular. A inflamação é caracterizada por quatro grandes sinais: vermelhidão, calor, inchaço e dor. O inchaço resulta da acúmulo de líquido fora dos vasos sanguíneos dilatados e permeáveis e da infiltração de células na área danificada. A dor é devida aos efeitos diretos dos mediadores químicos da inflamação, que aumentam a excitabilidade das fibras sensoriais nociceptivas periféricas. Durante o processo inflamatório, há uma dilatação dos vasos sanguíneos, levando a um aumento do fluxo sanguíneo. Isto provocará vermelhidão e calor. O calor pode ser medido sobre a pele cobrindo a articulação doente por termografia infravermelha (IRT).
A Termografia Por Infravermelho e Condições Musculoesqueléticas
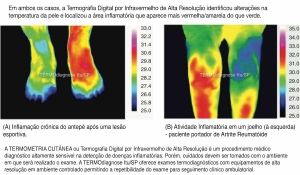
A Termografia Digital por Infravermelho de Alta Definição tem sido avaliada sob várias condições musculoesqueléticas, tais como síndrome da dor regional complexa [11], poliartrite juvenil, artrite reumatóide e osteoartrite [12-20]. Bhowmik et al. estudaram inflamação em joelhos humanos com Osteoartrite e Artrite Reumatóide por Termografia Infravermelha [15]. Verificaram que pacientes com Artrite Reumatóide apresentaram aumentos bilaterais de temperatura, enquanto na Osteoartrite foi observado um aumento unilateral da temperatura (imagem acima).
Outro estudo de Lerkvaleekul et al. avaliou o uso de Termografia por Infravermelho e ultrassonografia no diagnóstico da artrite do punho [19]. Três grupos de pacientes com diferentes graus de artrite foram separados após exame físico: os controles saudáveis, aqueles com artrite inativa e aqueles com artrite ativa (incluindo artrite leve e artrite grave como subgrupos). As temperaturas médias e máximas avaliadas pela Termografia Infravermelha na Região de Interesse (ROI - Region Of Interest) foram significativamente maiores no grupo da artrite ativa do que no grupo inativo e controles saudáveis. Além disso, as temperaturas no subgrupo de artrite grave foram significativamente mais altas do que no subgrupo de artrite leve. O Índice de Distribuição de Calor seguiu a mesma tendência: no grupo de artrite moderada a grave, este índice foi significativamente maior do que no grupo de controle saudável.
Outro estudo de Lerkvaleekul et al. avaliou o uso de Termografia por Infravermelho e ultrassonografia no diagnóstico da artrite do punho [19]. Três grupos de pacientes com diferentes graus de artrite foram separados após exame físico: os controles saudáveis, aqueles com artrite inativa e aqueles com artrite ativa (incluindo artrite leve e artrite grave como subgrupos). As temperaturas médias e máximas avaliadas pela Termografia Infravermelha na Região de Interesse (ROI - Region Of Interest) foram significativamente maiores no grupo da artrite ativa do que no grupo inativo e controles saudáveis. Além disso, as temperaturas no subgrupo de artrite grave foram significativamente mais altas do que no subgrupo de artrite leve. O Índice de Distribuição de Calor seguiu a mesma tendência: no grupo de artrite moderada a grave, este índice foi significativamente maior do que no grupo de controle saudável. Os resultados sugerem claramente uma relação entre a gravidade da artrite e as mudanças absolutas de temperatura.
Denoble et al. conduziram um estudo em pacientes com Osteoartrite do joelho utilizando Termografia Infravermelha [18]. Os participantes foram selecionados de acordo com os critérios radiográficos de Kellgren-Lawrence (KL): os casos com Osteoartrite do joelho tinham grau KL 2 e 3. A temperatura do joelho medida na patela (região de interesse) foi maior para casos de KL3 (30,5 °C) do que para casos de KL2 (30,1 °C). Embora os resultados não tenham sido estatisticamente significativos, foi encontrada uma associação entre a temperatura do joelho e a gravidade da patologia, como no estudo anterior.
Ilowite et al. [20] estudaram a relação entre a dor e o grau de inflamação articular medida pela Termografia por Infravermelho de Alta Resolução em crianças de 4 a 16 anos com Artrite Reumatóide Juvenil (artrite pauciarticular, artrite poliarticular e doença sistêmica de início). A dor foi avaliada através de uma Escala Visual Analógica pelas próprias crianças, depois pelos pais e finalmente por um reumatologista pediátrico imediatamente após um exame físico. Houve uma correlação significativa entre o escore de dor determinado pelos pais e médicos e a temperatura da articulação doente medida pela Termografia por Infravermelho. Houve uma correlação significativa entre o escore de dor determinado pelos pais e médicos e a temperatura da articulação doente medida pela Termografia Infravermelha.
A Termografia por Infravermelho de Alta Definição é uma técnica simples, precisa, de baixo custo, não invasiva e livre de radiação para avaliar a temperatura da pele. No diagnóstico e acompanhamento terapêutico de patologias como a artrite, inúmeros estudos têm demonstrado sua eficácia e reprodutibilidade para detectar inflamações. Apesar de algumas limitações, como a influência do ambiente e a variação do fluxo sanguíneo em suas medidas, a Termografia Digital por Infravermelho de Alta Resolução é uma ferramenta útil para avaliar a dor inflamatória [21].
Referências
1. Adkar SS, Brunger JM, Willard VP, Wu CL, Gersbach CA, Guilak F. Genome engineering for personalized arthritis therapeutics. Trends Mol Med 2017;23:917–31.
2. Bombardier C, Hawker G, Mosher D. The impact of arthritis in Canada: today and over the next 30 years. Arthritis Alliance of Canada, Fall 2011.
3. Torres CA, Bartley EJ, Wandner LD, Alqudah AF, Hirsh AT, Robin-son ME. The influence of sex, race, and age on pain assessment and treatment decisions using virtual human technology: a cross-national comparison. J Pain Res 2013;6:577–88.
4. Dieppe P, Lohmander S. Pathogenesis and management of pain in osteoarthritis. Lancet 2005;365:965–73.
5. Lasanen R. Infrared thermography in the evaluation of skin temperature: applications in musculoskeletal conditions. Publications of the University of Eastern Finland. Dissertations in Forestry and Natural Sciences No 186, 2015.
6. Kastberger G, Stachl R. Infrared imaging technology and biological applications. Behav Res Methods Instrum Comput 2003;35:429–39.
7. Meola C, Carlomagno GM. Recent advances in the use of infra-red thermography. Meas Sci Technol 2004;15:R27–58.
8. Swiderski W. Military applications of infrared thermography nondestructive testing in Poland. Zielonka, Poland: Military Institute of Armament Technology, 2015.
9. Collins AJ, Ring EFJ, Cosh JA, Bacon PA. Quantitation of ther-mography in arthritis using multi isothermal analysis. I. The thermographic index. Ann Rheum Dis 1974;33:113–5.
10. Salisbury RS, Parr G, de Silva M, Hazleman BL, Page-Thomas DP. Heat distribution over normal and abnormal joints: Ther-mal pattern and quantification. Ann Rheum Dis 1983;42:494–9.
11. Choi E, Lee PB, Nahm FS. Interexaminer reliability of infrared thermography for the diagnosis of complex regional pain syndrome. Skin Res Technol 2013;19:189–93
12. Devereaux MD, Parr GR, Thomas DP, Hazleman BL. Disease activity indexes in rheumatoid arthritis; a prospective, comparative study with thermography. Ann Rheum Dis 1985;44:434–7
13. Paterson J, Watson WS, Teasdale E, Evans AL, Newman P, James WB, et al. Assessment of rheumatoid inflammation in the knee joint. A reappraisal. Ann Rheum Dis 1978;37:48–52.
14. de Silva M, Kyle V, Hazleman B, Salisbury R, Page Thomas P, Wraight P. Assessment of inflammation in the rheumatoid knee joint: correlation between clinical, radioisotopic, and thermo-graphic methods. Ann Rheum Dis 1986;45:277–80.
15. Bhowmik MK, Bardhan S, Das K, Bhattacharjee D, Nath S. Pain related inflammation analysis using infrared images. Proc SPIE 2016;9861:986116.
16. Snekhalatha U, Anburajan M, Sowmiya V, Venkatraman B, Menaka M. Automated hand thermal image segmentation and feature extraction in the evaluation of rheumatoid arthritis. Proc Inst Mech Eng H 2015;229:319–31.
17. Capo A, Ismail E, Cardone D, Celletti E, Auriemma M, Sabatini E, et al. Joint functional impairment and thermal alterations in patients with psoriatic arthritis: a thermal imaging study. Micro-vasc Res 2015;102:86–91.
18. Denoble AE, Hall N, Pieper CF, Kraus VB. Patellar skin surface tem-perature by thermography reflects knee osteoarthritis severity. Clin Med Insights Arthritis Musculoskelet Disord 2010;3:69–75.
19. Lerkvaleekul B, Jaovisidha S, Sungkarat W, Chitrapazt N, Fuangfa P, Ruangchaijatuporn T, et al. The comparisons between thermography and ultrasonography with physical examination for wrist joint assessment in juvenile idiopathic arthritis. Physiol Meas 2017;38:691–700.
20. Ilowite NT, Walco GA, Pochaczevsky R. Assessment of pain in patients with juvenile rheumatoid arthritis: relation between pain intensity and degree of joint inflammation. Ann Rheum Dis 1992;51:343–6.
21. Fokam, D., & Lehmann, C. (2018). Clinical assessment of arthritic knee pain by infrared thermography. Journal of Basic and Clinical Physiology and Pharmacology, 0(0). doi:10.1515/jbcpp-2017-0218